Bernard BAUDUCEAU, Lyse BORDIER, service d’endocrinologie, Hôpital Bégin, Saint-Mandé
Les inhibiteurs du cotransporteur sodium-glucose de type 2 (iSGLT2) ou gliflozines ont été initialement présentés comme des antidiabétiques oraux au mode d’action original. L’intérêt particulier des iSGLT2 réside dans leur mode d’action qui est indépendant de l’insuline, si bien qu’ils n’entraînent pas d’hypoglycémie en l’absence de traitement conjoint avec les sulfamides ou l’insuline et qu’ils peuvent être associés à toutes les classes médicamenteuses. La perte de poids est également un atout indiscutable, même si elle est moindre que celle observée avec les analogues du GLP-1 (AR GLP-1). En réalité, ce sont les propriétés protectrices cardiaques et rénales démontrées lors des études de sécurité qui font tout l’intérêt de cette nouvelle classe médicamenteuse dont les indications dépassent aujourd’hui celle de la seule diabétologie. Ainsi, les iSGLT2 occupent une place de choix dans les recommandations internationales et dans la prise de position de la SFD (Société francophone du diabète) publiée en décembre 2021(1,2).
Après la mise sur le marché en France le 6 avril 2020 de la dapaglifozine seule ou en association à la metformine (Forxiga® et Xigduo®), celle de l’empagliflozine seule ou en association à la metformine est venue compléter la liste des iSGLT2 disponibles (Jardiance® et Synjardy®). En revanche, la canagliflozine, la sotagliflozine et les autres molécules de cette classe ne sont pas commercialisées en France.
Efficacité sur le plan cardiovasculaire
Les agences réglementaires internationales ont demandé depuis 2012 la réalisation d’études de sécurité cardiovasculaire pour toutes les nouvelles molécules antidiabétiques. Ces études comparent deux bras, l’un avec la molécule testée, l’autre avec un placebo en association si cela est nécessaire à une optimisation du traitement afin que le niveau de l’HbA1c soit équivalent dans les 2 groupes. L’objectif est de tester les effets spécifiques et la sécurité des molécules de façon indépendante de la variation de la glycémie.
L’étude EMPA-REG OUTCOME avec l’empagliflozine, publiée en 2015, a démontré pour la première fois une efficacité indiscutable d’un antidiabétique oral dans la protection cardiovasculaire(3). Cette étude portant sur plus de 7 000 patients diabétiques de type 2 en prévention secondaire a constaté dans le bras empagliflozine, une diminution de 14 % du MACE 3 points (survenue d’un infarctus du myocarde non fatal, d’un accident vasculaire cérébral non fatal [AVC] ou d’un décès d’origine cardiovasculaire) et de 35 % des cas d’hospitalisation pour insuffisance cardiaque. Les études avec les autres molécules de la classe, CANVAS avec la canagliflozine et DECLARE-TIMI 58 avec la dapagliflozine, ont montré des résultats globalement concordants sans toutefois obtenir une diminution significative du MACE dans cette dernière étude(4,5).
Une avancée spectaculaire a été enregistrée sur le plan de l’insuffisance cardiaque dans les études dont l’objectif était centré sur ce sujet. L’étude DAPA-HF (dapagliflozine), confirmée par l’étude EMPEROR-Reduced (empagliflozine), a ainsi montré chez des insuffisants cardiaques à fraction d’éjection réduite, un bénéfice de 26 % du critère primaire composite comprenant l’aggravation de l’insuffisance cardiaque ou le décès d’origine cardiovasculaire. Un même bénéfice a été noté que les patients présentent ou non un diabète(6,7).
L’efficacité de cette classe est plus intéressante encore dans le cadre de l’insuffisance cardiaque à fonction préservée, affection pour laquelle l’efficacité des traitements était très limitée. L’étude EMPEROR-Preserved avec l’empagliflozine a ainsi démontré une diminution de 21 % des événements représentés par un décès d’origine cardiovasculaire ou une hospitalisation pour insuffisance cardiaque chez des patients présentant une insuffisance cardiaque avec une fraction d’éjection supérieure ou égale à 40 % que les personnes soient ou non diabétiques(8).
L’étude DELIVER avec la dapagliflozine, également menée chez les patients avec insuffisance cardiaque à fraction d’éjection préservée ou modérément réduite, a confirmé ces résultats. Chez ces malades, la dapagliflozine a ainsi diminué le risque d’aggravation de l’insuffisance cardiaque ou de décès d’origine cardiovasculaire de 18 % tout en améliorant la qualité de vie. Aucune modification de ce résultat n’a été notée que les patients vivent ou non avec un diabète, selon le niveau de la fraction d’éjection ou l’existence antérieure d’une fraction d’éjection inférieure à 40 %(9).
Enfin, l’étude EMPACT-MI, en cours, a pour objectif d’évaluer la sécurité et l’intérêt de la prescription de l’empagliflozine chez des patients hospitalisés pour infarctus du myocarde à haut risque de développer une insuffisance cardiaque(10).
Ainsi, les gliflozines constituent aujourd’hui par un effet de classe, des médicaments de première ligne dans le traitement de l’insuffisance cardiaque à fraction d’éjection diminuée ou conservée, que les patients soient ou non diabétiques. En conséquence, les iSGLT2, initialement proposés comme des antidiabétiques oraux, ont vu leurs indications s’élargir vers la cardiologie au profit des malades ne présentant pas de diabète(11).
Les mécanismes expliquant ces résultats remarquables ne sont pas clairement établis. La discussion se porte sur l’élévation du glucagon, sur le rôle de l’hypovolémie induite par l’effet diurétique en raison de la rapidité d’apparition de l’effet, sur la diminution de la pression artérielle et sur l’élévation secondaire à celle du glucagon d’un corps cétonique, le bêta-hydroxybutyrate qui constituerait un substrat énergétique particulièrement efficace pour la fonction cardiaque.
Efficacité sur le plan rénal
Toutes les molécules de la classe des gliflozines ont démontré leur effet bénéfique sur le plan rénal. Après une diminution initiale du débit de filtration glomérulaire (DFG) liée à l’hypovolémie, un net bénéfice est observé par rapport aux groupes placebos dès la première année de suivi.
L’étude EMPA-REG OUTCOME a concerné plus de 4 000 patients diabétiques de type 2 dont le DFG était supérieur à 30 mL/min/1,73 m2. Ces participants ont reçu soit de l’empagliflozine à la dose de 10 ou 25 mg par jour, soit un placebo. L’empagliflozine a permis une réduction de 39 % à 4 ans d’un critère composite constitué de la progression vers une macroalbuminurie, d’un doublement de la créatinine, de l’initiation de la dialyse, d’une greffe rénale ou du décès d’origine rénale(12). Pour la première fois dans l’histoire de la diabétologie, un médicament à visée hypoglycémiante apportait un tel bénéfice sur le plan rénal.
La dapagliflozine a également démontré son efficacité sur le plan rénal dans l’étude DECLARE-TIMI 58 alors que les malades inclus devaient avoir un DFG supérieur à 60 mL/min/1,73 m2(5).
L’étude CREDENCE avec la canagliflozine a confirmé ces résultats remarquables chez des patients diabétiques de type 2 avec néphropathie diabétique(13). Dans l’étude DAPA-CKD avec un suivi médian de 2,4 ans, les 4 304 participants, diabétiques ou non, présentaient une né phropathie associant une in suffisance rénale stade 2 à 4 (DFG compris entre 25 et 75 mL/min/1,73 m2) et une élévation de l’excrétion urinaire d’albumine (rapport albumine/ créatinine urinaire ≥ 200 mg/g). Le critère d’évaluation principal était l’aggravation de la fonction rénale définie comme un composite formé d’une diminution du DFG ≥ 50 %, de l’apparition d’une insuffisance rénale terminale ou du décès d’origine cardiovasculaire ou rénale. Le bénéfice de la dapagliflozine a été démontré pour l’ensemble des critères primaires et secondaires de l’étude avec notamment une réduction de 39 % du critère principal et de 31 % de la mortalité toute cause. Les effets de la dapagliflozine ont été similaires que les patients présentent ou non un diabète de type 2(14). Ces résultats ont permis une extension de l’indication de la dapagliflozine qui peut maintenant être prescrite jusqu’à un DFG de 25 mL/min/1,73 m2.
L’étude EMPA-KIDNEY a été précocement interrompue après un suivi médian de 2 ans en raison des bénéfices obtenus sur le plan rénal par la prise de 10 mg d’empagliflozine. Les 6 609 participants, diabétiques ou non, présentaient un DFG entre 20 et 45 mL/min/1,73 m2 ou inférieur à 90 mL/min/1,73 m2, mais avec un rapport albumine sur créatinine urinaire supérieur à 200 mg/g. Une réduction de 28 % du critère principal composite constitué de la progression de la maladie rénale (insuffisance rénale terminale, diminution du DFG inférieur à 10 mL/min/1,73 m2, mort rénale ou baisse soutenue de plus de 40 % du DFG) ou du décès d’origine cardiovasculaire a été observée dans le groupe empagliflozine. Ces résultats étaient concordants que les personnes soient ou non diabétiques et quel que soit le niveau initial du DFG. Le taux d’hospitalisation toutes causes confondues était plus faible dans le groupe empagliflozine, mais il n’existait pas de différences significatives entre les groupes selon un critère constitué d’une hospitalisation pour insuffisance cardiaque et d’un décès de cause cardiovasculaire ou d’un décès, quelle qu’en soit la cause(15).
Les critères d’inclusion de cette étude devraient permettre d’étendre les indications de l’empagliflozine jusqu’à un DGF de 20 mL/min/1,73 m2.
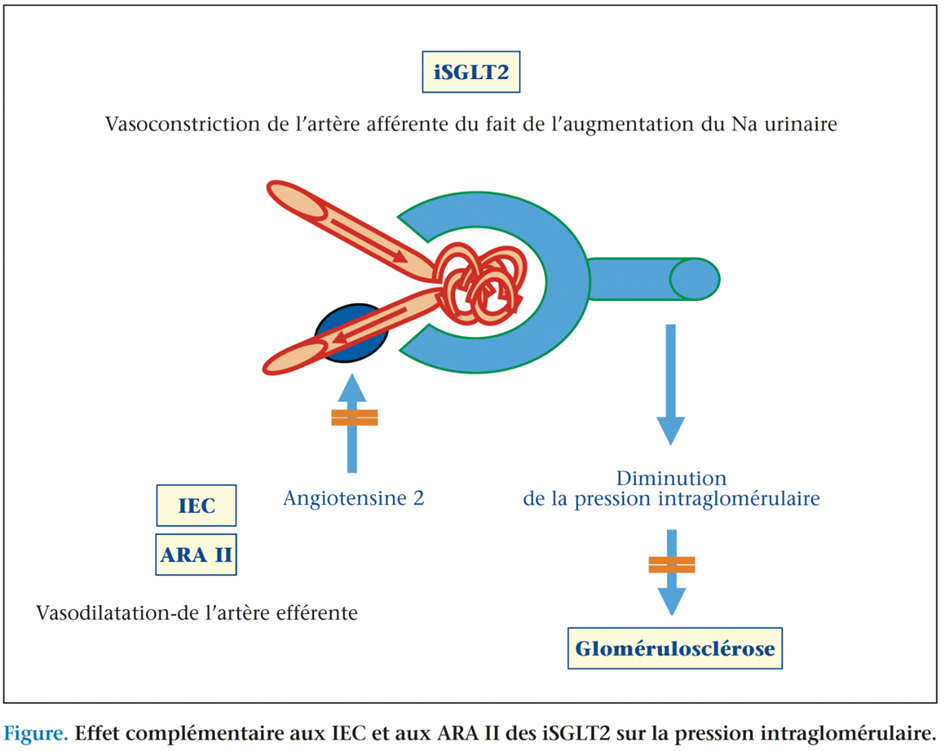
Le mécanisme de cet effet bénéfique rénal est essentiellement en rapport avec la majoration du sodium parvenant à la macula densa du fait de la diminution de sa réabsorption tubulaire, ce qui induit une vasoconstriction de l’artère afférente et par voie de conséquence une diminution de la pression intraglomérulaire. Cette action est donc complémentaire de celle des inhibiteurs de l’enzyme de conversion (IEC) ou des antagonistes du récepteur de l’angiotensine 2 (ARA II ou sartan) dont l’action résulte d’une vasodilatation de l’artère efférente permettant également de diminuer la pression intraglomérulaire (figure).
Pour résumer les effets de protection cardio-rénale
La publication d’une métaanalyse regroupant les différents bénéfices de la classe des iSGLT2 permet de résumer leurs apports. Ainsi, toutes études confondues, un traitement par iSGLT2 permet de diminuer le MACE de 10 %, l’atteinte rénale de 38 % et les hospitalisations pour insuffisance cardiaque de 32 %. En revanche, on ne note pas d’amélioration de l’incidence des AVC, ce qui est sans doute en relation avec une majoration de l’hématocrite responsable d’une certaine hyperviscosité sanguine. Au total, cette classe médicamenteuse diminue la mortalité cardiovasculaire de 15 % et la mortalité totale de 13 %(16). Au regard des effets secondaires possibles aujourd’hui bien connus, le rapport bénéfice/risque s’inscrit très en faveur de cette classe médicamenteuse(17).
Place théorique des iSGLT2 dans le traitement du diabète
La prise de position de la SFD publiée en décembre 2021, précise clairement les indications théoriques de la classe des iSGLT2 en cas d’insuffisance des mesures hygiéno-diététiques et d’une monothérapie par metformine en termes d’objectifs glycémiques(2).
• Chez les patients indemnes de complications dont l’objectif d’HbA1c n’est pas atteint avec ces premières mesures, le choix d’une bithérapie en association avec la metformine est laissé dans le cadre de la décision médicale partagée entre les gliflozines, les inhibiteurs de la DPP-4 et les AR GLP-1.
• Chez les malades présentant une maladie athéromateuse avérée, la préférence de la bithérapie comprenant la metformine se porte soit sur les iSGLT2 soit sur les AR GLP-1, quel que soit le niveau de l’HbA1c en mettant en balance les avantages et les inconvénients des deux classes thérapeutiques. Le diagnostic de maladie athéromateuse avérée repose sur les antécédents d’accident vasculaire (infarctus, AVC, revascularisation ou amputation pour raison vasculaire) ou la présence d’une atteinte athéromateuse (sténose de plus de 50 % d’une artère coronaire, d’une carotide ou d’une artère des membres inférieurs, angor instable ou ischémie myocardique silencieuse documentée ou claudication intermittente avec un index de pression systolique inférieur à 0,9).
• Chez les personnes diabétiques de type 2 présentant une maladie rénale chronique ou une insuffisance cardiaque, la prescription des iSGLT2 au cours du diabète de type 2 est indiquée préférentiellement, quel que soit le niveau de l’HbA1c.
• La prescription des iSGLT2 est possible dans le cadre d’une trithérapie en échec d’une bithérapie comportant la metformine et un sulfamide hypoglycémiant, la metformine et un inhibiteur de la DPP4, la metformine et un AR-GLP1 ou la metformine et l’insuline.
Remboursements des iSGLT2
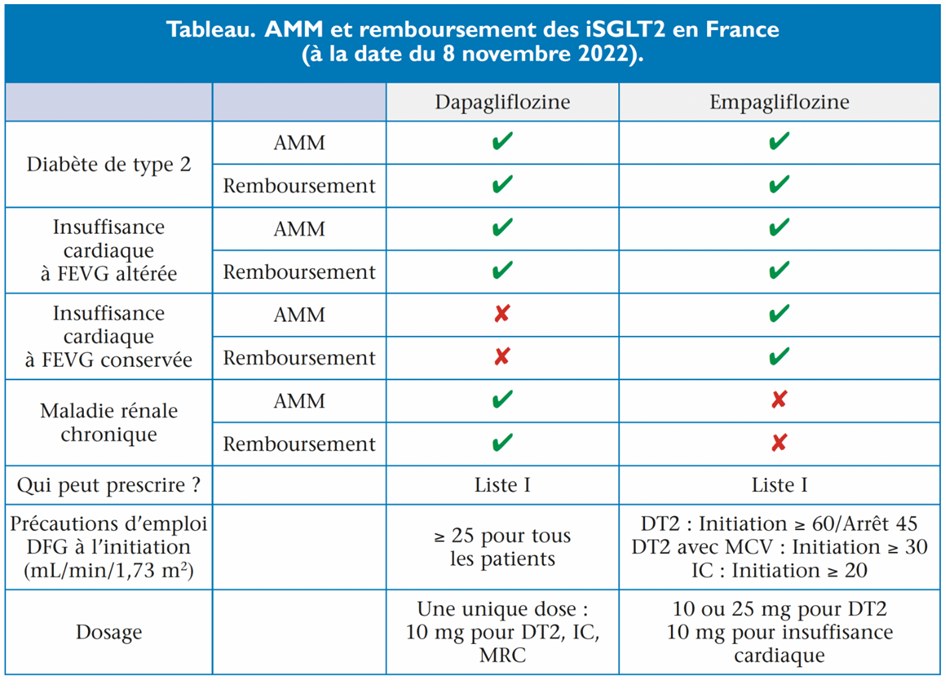
Les périmètres de remboursement de ces molécules ne sont malheureusement pas parfaitement cohérents avec ces recommandations cliniques. Le remboursement de ces médicaments est d’ailleurs évolutif et dépend du type de molécule, ce qui complique les prescriptions (tableau).
Les situations suivantes contreindiquent l’utilisation des iSGLT2 ou sont exclues du cadre de la prise en charge :
• En cas de contre-indication ou d’intolérance de la metformine, l’utilisation des iSGLT2 constitue en théorie l’une des solutions possibles, mais qui n’est pas retenue à ce jour par les autorités de santé. La prescription des iSGLT2 n’est donc pas actuellement remboursée en monothérapie.
• Selon les autorités de santé, la trithérapie associant la dapagliflozine, la metformine et la sitagliptine, n’a pas de place dans le traitement du diabète de type 2, en l’absence de données cliniques pertinentes.
Initialement, les iSGLT2, ne devaient pas être prescrits chez les patients avec un DFG inférieur à 60 mL/min/1,73 m2 et nécessitaient d’être arrêtés en présence d’un DFG inférieur à 45 mL/min/1,73 m2. Cependant, à la suite des résultats de l’étude DAPA-CKD, la dapagliflozine a vu son indication étendue aux patients présentant un DFG supérieur à 25 mL/min/1,73 m2. Son remboursement est aujourd’hui assuré dans le traitement des patients adultes atteints de maladie rénale chronique, diabétiques ou non, en ajout au traitement standard :
– avec un DFG compris entre 25 et 75 mL/min/1,73 m2 et un rapport albumine/créatinine urinaire compris entre 200 et 5 000 mg/g ;
– recevant depuis au moins 4 semaines un traitement par IEC ou ARA II à la dose maximale tolérée.
Aucun ajustement de la dose n’est nécessaire chez les patients de plus de 65 ans, mais le risque de déplétion volémique est plus important, ce qui implique la nécessité d’une bonne surveillance de la tolérance.
• Dans le cadre de la prise en charge de l’insuffisance cardiaque à fraction d’éjection réduite, l’empagliflozine et la dapagliflozine disposent de l’AMM et du remboursement. En revanche, à la suite des résultats de l’étude EMPEROR-Preserved, l’empagliflozine a obtenu un remboursement en cas d’insuffisance cardiaque à fraction d’éjection conservée. Cette situation devrait rapidement s’étendre à la dapagliflozine à la suite de la publication des résultats de l’étude DELIVER.
• En cas de maladie rénale chronique en dehors du diabète, seule la dapagliflozine dispose de l’AMM et du remboursement dans le cadre d’un accès précoce. Ce fait devrait évoluer pour l’empagliflozine après la publication des résultats de l’étude EMPA-KIDNEY.
• La recommandation d’une prescription systématique d’un iSGLT2 ou d’un AR GLP-1 quel que soit le niveau de l’HbA1c n’entre pas dans le cadre du remboursement en dehors du cas de l’indication d’une gliflozine pour une insuffisance cardiaque (dapagliflozine ou empagliflozine) ou de la dapagliflozine pour une maladie rénale chronique.
• Le remboursement de l’association d’un iSGLT2 à un AR GLP-1 n’est en principe pas assuré en dehors de l’indication d’un iSGLT2 (dapagliflozine ou empagliflozine) dans le cadre d’une insuffisance cardiaque ou de la dapagliflozine dans la maladie rénale chronique.
• Enfin, l’indication de cette classe médicamenteuse n’est pas recommandée chez les patients présentant un diabète de type 1 en raison d’un risque majoré d’acidocétose.
Au début de la commercialisation de ces médicaments, la prescription initiale devait être effectuée par un spécialiste (endocrinodiabétologue ou interniste), mais les ordonnances de renouvellement pouvaient être rédigées par les généralistes. Cette situation est aujourd’hui réglée et tous les médecins, spécialistes comme généralistes, ont la possibilité de prescrire ces molécules en initiation comme en renouvellement.

Les auteurs déclarent avoir des liens d’intérêts pour des interventions ponctuelles avec les entreprises AstraZeneca, Boehringer Ingelheim, MSD, Novartis, Novo Nordisk, Pfizer, Sanofi et Eli Lilly.
Références
Cliquez sur les références et accédez aux Abstracts sur
1. Davies MJ et al. Management of hyperglycaemia in type 2 diabetes, 2022. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia 2022 ; 24 : 1-42.
2. Darmon P et al. Société francophone du diabète (SFD). Prise de position de la Société francophone du diabète (SFD) sur les stratégies d’utilisation des traitements anti-hyperglycémiants dans le diabète de type 2 – 2021. Med Mal Metab 2021 ; 15 : 781-8
3. Zinman B et al. ; EMPA-REG OUTCOME Investigators. Empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes. N Engl J Med 2015 ; 373 : 2117-28.
4. Neal B et al. CANVAS Programme Collaborative Group. Canagliflozin and cardiovascular and renal events in type 2 diabetes. N Engl J Med 2017 ; 377 : 644-57
5. Wiviott SD et al.; DECLARE-TIMI 58 Investigators. Dapagliflozin and cardiovascular outcomes in type 2 diabetes. N Engl J Med 2019 ; 380 : 347-57.
6. McMurray JJV et al. A trial to evaluate the effect of the sodium-glucose co-transporter 2 inhibitor dapagliflozin on morbidity and mortality in patients with heart failure and reduced left ventricular ejection fraction (DAPAHF). Eur J Heart Fail 2019
7. Packer M et al. cardiovascular and renal outcomes with empagliflozin in heart failure. N Engl J Med 2020 ; 383 : 1413-24.
8. Anker SD et al. Empagliflozin in heart failure with a preserved ejection fraction. N Engl J Med 2021 ; 385 : 1451-61.
9. Solomon SD et al. Dapagliflozin in heart failure with mildly reduced or preserved ejection fraction. N Engl J Med 2022 ; 387 : 1089-98.
10. Harrington J et al. Empagliflozin in patients post myocardial infarction rationale and design of the EMPACTMI trial. Am Heart J 2022 ; 253 : 86-98.
11. Vaduganathan M et al. SGLT-2 inhibitors in patients with heart failure: a comprehensive meta-analysis of five randomised controlled trials. Lancet 2022 ; 400 : 757-67.
12. Wanner C et al. EMPA-REG OUTCOME Investigators. Empagliflozin and progression of kidney disease in type 2 diabetes. N Engl J Med 2016 ; 375 : 323-34.
13. Perkovic V et al.; CREDENCE Trial Investigators. canagliflozin and renal outcomes in type 2 diabetes and nephropathy. N Engl J Med 2019 ; 380 : 2295-306.
14. Heerspink HJL et al. Dapagliflozin in patients with chronic kidney disease. N Engl J Med 2020 ; 383 : 1436-46.
15. EMPA-KIDNEY Collaborative Group. Empagliflozin in patients with chronic kidney disease. N Engl J Med 2023 ; 388 : 117-27.
16. McGuire DK et al. Association of SGLT2 Inhibitors with cardiovascular and kidney outcomes in patients with type 2 diabetes. A meta-analysis. JAMA Cardiology 2021 ; 6 : 148-58.
17. Scheen AJ. An update on the safety of SGLT2 inhibitors. Expert Opin Drug Saf 2019 ; 18 : 295-311.